1. 胃がんとは
胃がんは、その名の通り胃の粘膜から発生する悪性腫瘍です。
日本では以前から「国民病」と言われるほど患者数の多いがんで、近年は少しずつ減少傾向にあるものの、今でも**がん死亡原因の第3位(男女計)**を占めています。
最大の原因はピロリ菌感染です。
ピロリ菌が長年胃の粘膜に炎症を起こし続けることで、萎縮性胃炎が進行し、そこから胃がんが発生しやすくなります。
- 発症年齢:40代後半ごろから増えはじめ、60代前後がピーク
- 男女比:おおよそ 男性2:女性1
- 例外:スキルス胃がんなど進行の速いタイプは、20〜30代の若い世代にも起こることがある
厄介なのは、初期の胃がんはほとんど症状がないという点です。
自覚症状が出てから受診すると、すでに進行がんになっているケースも少なくありません。
一方で、早期の段階で見つかった胃がんは、胃カメラによる内視鏡手術だけで完治を目指せることが多い病気でもあります。
胃がんを減らすためには、
- ピロリ菌の検査・除菌
- 定期的な胃カメラ検査による早期発見
が非常に重要です。
当ページでは、消化器病専門医・内視鏡専門医である院長が、胃がんの原因・症状・検査・治療・予防まで順を追って解説します。
2. 胃がんの原因・リスクファクター
胃がんの発症に関わる要因(リスクファクター)は、次のようなものが知られています。
- ピロリ菌感染
- 塩分の多い食事
- 喫煙
- 多量の飲酒
- 肥満
- 胃がんの家族歴
- 慢性的なストレス など
この中でも**圧倒的に重要なのが「ピロリ菌感染」**です。
ピロリ菌は、胃の粘膜に慢性的な炎症を起こし、時間をかけて萎縮性胃炎へと進行させます。
一般的ながんとしての胃がんの約99%は、ピロリ菌感染のある(または過去にあった)胃から発生すると報告されています。
(Ono S et al., Digestion 2012 / Matsuo T et al., Helicobacter 2011 など)
ピロリ菌感染の多くは、
- 0〜3歳ごろの乳幼児期(遅くとも5歳まで)
- 家族内での食べ物の口移し・箸の共有など
を通じて起こるとされています。
そのため、
- 家族・親族に胃がんの方がいる
- ピロリ菌陽性だった家族がいる
- 幼少期に衛生環境が十分でなかった
といった場合には、一度はピロリ菌検査を受けておくことを強くおすすめします。
3. 胃がんの症状
初期の胃がん
早期胃がんにはこれといった特有の症状がほとんどありません。
あっても、
- みぞおちの違和感
- 軽い胃もたれ
- 胃の不快感
- げっぷが増えた
- 胸やけ
といった、ごくありふれた症状にとどまります。
このため、「いつもの胃の調子が悪いだけだろう」と放置されやすく、気づいたときには進行しているケースも多く見られます。
進行してきたときの症状
がんが大きくなってくると、次のような症状が出てくることがあります。
- 持続する胃痛・みぞおちの痛み
- 食欲が落ちる・体重が減る
- 食後のムカムカ、吐き気・嘔吐
- 食べ物がつかえる感じ
- 黒色便(タール便)、吐血
- 貧血によるめまい・だるさ・息切れ
- 背中の痛み
- お腹が張る・しこりを触れる
末期にみられる症状
さらに進行した段階では、
- 腸閉塞(イレウス)
強い腹痛・嘔吐・便が出ない・食事がとれない - 黄疸(肝転移による)
- 急激な体重減少
などがみられます。この段階では他臓器転移を伴っていることも多く、治療の目的は延命や症状緩和が中心になります。
4. 胃がんの検査・診断
胃がんを見つけるためには、主に次のような検査を組み合わせて行います。
- 胃内視鏡検査(胃カメラ)
- 胃バリウム検査(レントゲン)
- 血液検査(腫瘍マーカーなど)
- 超音波検査(腹部エコー)
- CT / MRI 検査
- PET-CT 検査
- 血液・だ液を用いたがんリスク検査(自費) など
この中で、胃がんそのものを確定診断できるのは「胃カメラ」だけです。
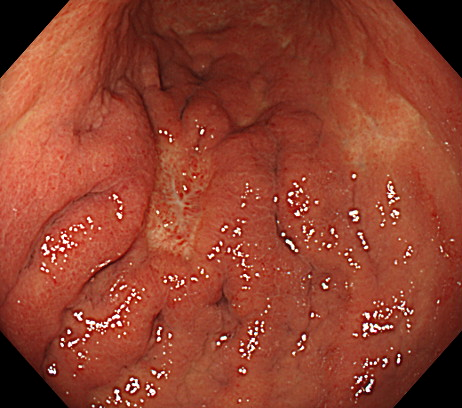
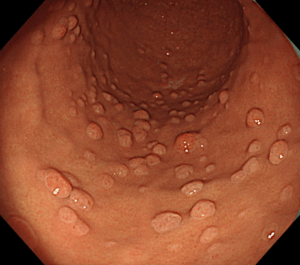
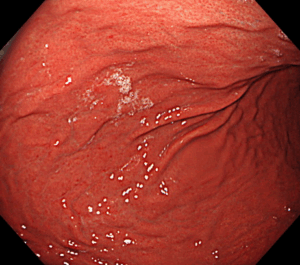
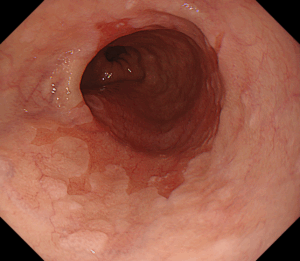
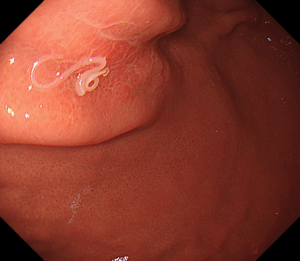
4-1. 胃内視鏡検査(胃カメラ)
細い内視鏡を口または鼻から挿入し、胃の中を直接観察する検査です。
怪しい部分を見つけたら、その場で**組織を少量採取(生検)**し、顕微鏡で確認して胃がんかどうかを診断します。
- 進行胃がんの内視鏡画像
- 早期胃がんの内視鏡画像
- 微小胃がん(数mm)の症例
- ピロリ菌未感染胃にできる
- 未分化型がん
- ラズベリー型胃がん
- 胃底腺型胃がん
- 腺窩上皮型白色扁平隆起
などを、実際の画像や動画を用いて解説します。
胃がんができやすい「ハイリスクの胃内視鏡所見」
- 萎縮性胃炎
- 腸上皮化生
- 胃黄色腫
- びまん性発赤
このような所見がある胃は、将来的に胃がんが発生しやすい“ハイリスク胃”と考えられます。
ピロリ菌除菌後であっても、こうした所見が残っている場合は定期的な胃カメラフォローが必須です。
4-2. 胃バリウム検査(レントゲン検査)
発泡剤とバリウムを飲んで、レントゲンで胃の形や凹凸を写し出す検査です。
進行がんがある程度の大きさになれば写りますが、
- 小さな早期胃がんは見逃されやすい
- 病変の種類(良性・悪性)までは分からない
といった限界があります。
バリウム検査で異常を指摘された場合は、必ず胃カメラでの精密検査が必要です。
4-3. 血液検査(腫瘍マーカーなど)
- CEA
- CA19-9
といった腫瘍マーカーが、進行した胃がんで高くなることがあります。
ただし、早期胃がんの段階では正常であることが多く、「正常だから胃がんはない」とは言えません。
あくまで「補助的な検査」であり、早期発見には胃カメラが圧倒的に有利です。
4-4. 早期がんを調べる血液検査・だ液検査(自費)
最近では、血液やだ液から消化管がんのリスクを評価する自費検査も登場しています。
現時点では「胃がんを確定診断する検査」ではなく、あくまでリスク評価の一つの指標として用いられる位置づけです。
陽性の場合やリスク高値の場合には、必ず胃カメラでの精密検査が必要になります。
4-5. 腹部エコー・CT・MRI・PET-CT
- 腹部エコー:肝転移・腹水・リンパ節腫大などの評価
- CT / MRI:胃壁の厚み、リンパ節転移、肝・肺・骨などへの転移の有無を評価
- PET-CT:全身のがんの広がりを確認する際に使用
これらは主に、すでに見つかった胃がんの「広がり」を調べるための検査として用いられます。
5. 胃がん検診について
胃がん検診は、自治体などが行う「対策型検診」として整備されており、症状が出る前に胃がんを見つけることを目的としています。
主な方法は以下の通りです。
- 胃X線検査(バリウム検査)
- 胃内視鏡検査(胃カメラ)
- 胃がんハイリスク検診(ABC検診:血液検査)
バリウムと胃カメラは「国が推奨する対策型検診」、ABC検診は「任意型検診(オプション)」に分類されます。
多くの自治体では、50歳以上を対象に2年に1回程度のペースで胃がん検診を実施しています。
とくにリスクの高い方(ピロリ感染歴がある、家族歴がある方など)は、内視鏡検査による胃がん検診を受けることをおすすめします。
血液でわかる胃がんリスク「ABC検診」
- ペプシノゲン検査:胃粘膜の萎縮度(老化の進み具合)
- ピロリ菌抗体検査:現在または過去のピロリ菌感染の有無
この2つを組み合わせて、A〜D群に分類し、胃がんのリスクを評価します。
除菌後の方は「E群」として扱われ、年1回の胃カメラが推奨されます。
※ABC検診は「リスクを知る検査」であり、胃がんそのものを診断する検査ではない点に注意が必要です。
6. 胃がんの種類とピロリ菌との関係
病理学的には、胃がんは大きく次の2つに分けられます。
- 分化型胃がん
- 未分化型胃がん
6-1. 分化型胃がん
- 日本人の胃がんの多くを占める
- 元の胃粘膜にある程度似た性質を持つがん
- 比較的ゆっくり進行するタイプ
- 中高年〜高齢の方に多い
早期の段階で見つかれば、**ESD(内視鏡的粘膜下層剥離術)**での根治が期待できます。
6-2. 未分化型胃がん
- 元の細胞にあまり似ていない“悪性度の高い”タイプ
- いわゆる「スキルス胃がん」の原因となる
- 20〜40歳代など若い世代にも発生しやすい
- 小さくてもすでに転移していることがある
進行が速く、基本的には外科手術+抗がん剤が治療の中心になりますが、ごく早期の段階で見つかった場合にはESDで治療できることもあります。
しかし、病変が小さく、わずかな色調変化としてしか写らないことも多いため、高度な観察技術が必要です。
6-3. ピロリ菌と胃がんの関係
ピロリ菌感染 → 慢性胃炎 → 萎縮性胃炎 → 腸上皮化生 → 胃がん
という流れで発生すると考えられています。
ピロリ菌除菌を行うと炎症は落ち着きますが、萎縮した胃粘膜が完全に元通りになるまでには長い時間がかかるとされており、除菌後もしばらくは胃がんのリスクが残ります。
そのため、除菌に成功したあとも年1回程度の胃カメラで経過をみていくことが大切です。
6-4. ピロリ菌未感染でも起こる胃がん
近年、ピロリ菌に一度も感染したことがない胃にも、次のような特殊な胃がんが発生することがわかってきました。
- 未分化型胃がん
- 胃底腺型胃がん
- ラズベリー型胃がん
- 腺窩上皮型白色扁平隆起
いずれも発生頻度は高くないものの、一般病院では経験が少なく、見逃されやすいタイプです。
がん専門病院では、こうした稀な胃がんが多数集まり、診断・内視鏡治療のノウハウが蓄積されています。
当院院長は、がん専門病院(がん研有明病院)でこれらの特殊な胃がん症例を多数経験し、診断からESDによる治療まで一貫して携わってきました。
その経験をもとに、ピロリ菌未感染胃に発生する稀な胃がんに対しても、精度の高い診断と治療をご提供します。
7. 胃がんのステージ分類(進行度)
胃がんの進行度は、TNM分類という国際的なルールに基づいて決められます。
- T(Tumor):がんが胃壁のどこまで深く入り込んでいるか(深達度)
- N(Node):リンパ節転移の有無・範囲
- M(Metastasis):遠隔臓器(肝臓・肺・骨・腹膜など)への転移の有無
これらの情報を、胃カメラ・CT・MRIなどを組み合わせて総合的に評価し、Stage I〜IVの4段階に分類します。
7-1. 胃がんの深達度
<深達度の模式図(T1a〜T4b)を挿入>
<各深達度に対応する内視鏡画像を挿入>
- T1a / T1b:早期胃がん
- T2〜T4:進行胃がん
このうち、内視鏡治療(ESD)の対象となるのは基本的にT1aの一部のみです。
早期発見がどれほど重要かが、ここからも分かります。
8. 胃がんの5年生存率・余命の目安
日本胃癌学会や全国がん登録のデータによると、ステージごとの5年生存率はおおよそ次のように報告されています。
- Stage I:約92.8%
- Stage II:約67.2%
- Stage III:約41.3%
- Stage IV:約6.3%
さらに細かくみると、
pT1a(粘膜内がん、内視鏡治療可能な状態)では5年生存率約99%以上、
pT1b(粘膜下層までの早期がん、手術が必要な状態)でも**約96%**と非常に良好です。
つまり、早期の段階で見つけることができれば、完治を十分に期待できるがんと言えます。
一方で、Stage IVまで進行してから見つかった場合は、生存率が一桁台まで低下し、根治が難しくなります。
9. 胃がんの治療
治療法は、がんのステージ・場所・大きさ・患者さんの全身状態などを総合的に考えて選択されます。主な治療法は以下の4つです。
- 内視鏡手術
- 外科的手術
- 抗がん剤治療(化学療法)
- 放射線治療
9-1. 内視鏡手術
ごく早期の胃がんに対して行う、身体への負担が少ない根治治療です。
- ポリペクトミー
- EMR(内視鏡的粘膜切除術)
- ESD(内視鏡的粘膜下層剥離術)
特にESDは、がんの周囲を大きく一括切除できる高度な治療法で、がん専門病院や内視鏡専門施設で行われています。
9-2. 外科的手術
- 幽門側胃切除
- 噴門側胃切除
- 胃全摘術
など、病変の場所と広がりに応じて切除範囲が決まります。
多くの場合、**リンパ節郭清(がんが広がりやすいリンパ節をまとめて切除)**も同時に行います。
近年は、腹腔鏡手術やロボット支援手術など、傷を小さくして負担を軽くする手術方法も普及しています。
9-3. 抗がん剤(化学療法)
- 手術前後の補助療法(再発リスクを下げる目的)
- 手術が難しい進行胃がん
- 再発胃がん
などに対して行われます。
分子標的薬や免疫チェックポイント阻害薬など、新しい治療も組み合わせながら、延命とQOLの両立を目指します。
9-4. 放射線治療
胃がんでは、放射線単独で根治を目指す場面は多くありませんが、
- 骨転移による痛み
- 出血のコントロール
など、**症状緩和(緩和照射)**を目的として行う場合があります。
10. 胃がんの食事について
胃がんと診断されたあと、あるいは治療後は、胃への負担を減らしながら、しっかり栄養をとることが大切です。
- 食事は少量ずつ、よく噛んでゆっくり
- 脂っこい料理や刺激の強いもの(唐辛子・アルコールなど)は控えめに
- 消化のよい炭水化物(おかゆ・うどんなど)や、やわらかく煮た野菜・白身魚・豆腐を中心に
- 体重減少が目立つ場合は、栄養補助食品の活用も検討
手術で胃の一部または全部を切除した方では、ダンピング症候群(動悸・冷汗・めまいなど)を防ぐためにも、食事指導が重要になります。
個々の状態で適切な内容が変わるため、主治医・栄養士と相談しながら食事を調整していきましょう。
11. 胃がんを予防するために
11-1. 生活習慣の見直し
胃がんの予防には、ピロリ菌除菌に加えて、次のような生活習慣の改善が役立ちます。
- 禁煙(タバコはあらゆるがんのリスクを高めます)
- アルコールの飲みすぎを避ける
- 塩分の摂りすぎを控える(漬物・塩辛・味噌汁の飲みすぎなど)
- 加工肉・燻製食品の摂取は適量に
- 野菜や果物を意識して摂る
バランスのよい食事と適度な運動、十分な睡眠は、胃がんだけでなく、他の生活習慣病の予防にもつながります。
11-2. 定期的な胃内視鏡検査の重要性とフォロー間隔
症状がない段階で胃がんを見つけるためには、定期的な胃カメラが欠かせません。
リスクに応じた目安は、以下の通りです。
- 半年〜1年ごと
- 胃がん・食道がんを内視鏡または手術で治療した方(少なくとも5年間)
- 1年ごと
- ピロリ菌陽性の方
- ピロリ菌除菌後の方
- 萎縮性胃炎がある方
- 食道・胃の粘膜下腫瘍がある方
- 高度の逆流性食道炎・バレット食道がある方
- 1〜2年ごと
- 家族に胃がんの方がいる
- 軽度の逆流性食道炎がある
- 2〜3年ごと
- 特にリスクのない健康診断目的の方
ご自身のリスクに応じて、**「何年ごとに胃カメラを受けるべきか」**を主治医と相談して決めておくと安心です。
12. 胃がんの再発について
「再発」とは、手術などでいったんがんを取りきったあと、体のどこかで再びがんが増えてきた状態を指します。
- 手術部位付近:局所再発
- 腹膜:腹膜再発
- 肝臓:肝再発
- リンパ節:リンパ節再発
- その他の臓器:遠隔転移再発
など、出現する場所によって呼び方が変わります。
早期胃がんで適切な治療が行われた場合、再発は非常にまれです。
しかし、進行期で見つかった胃がんでは再発リスクが高く、再発の80〜85%は術後3年以内、90〜95%は5年以内に起こるとされています。
このため、手術後は定期的な診察・血液検査・CT・内視鏡検査などで経過を追い、再発の早期発見に努めます。
5年以上再発がなければ、多くの方で「根治できた」と判断できることが多いです。
13. まとめ
- 胃がんの多くはピロリ菌感染が背景にあり、除菌と定期的な胃カメラが最大の予防策です。
- 初期の胃がんはほとんど症状がなく、健診や人間ドックで偶然見つかることが多いのが現状です。
- 早期のうちに見つかれば、内視鏡治療での完治も十分に期待できます。
- 一方で、症状が出てから検査を受けると、すでに進行していることも少なくありません。
ご家族に胃がんやピロリ菌感染歴のある方がいる場合や、まだ一度も胃カメラを受けたことがない方は、一度は胃の状態をチェックしておくことをおすすめします。
当院では、鎮静を併用した苦痛の少ない胃内視鏡検査を行い、早期発見・早期治療に力を入れています。
胃がんやピロリ菌について不安なことがあれば、どうぞお気軽にご相談ください。
14. 参考文献:
- Ono S, Kato M, Suzuki M, et al. Digestion. 2012;86(1):59-65.
- Matsuo T, Ito M, Takata S, et al. Helicobacter. 2011;16(6):415-419.
- 日本胃癌学会 胃癌治療ガイドライン
- がん情報サービス 全国がん登録 5年相対生存率データ

コメント