1. バレット食道とは
バレット食道とは、長い期間にわたって胃酸や胆汁が食道に逆流し続けることで、本来「食道の粘膜」であるべき部分が、「胃の粘膜に似た粘膜」に置き換わってしまった状態を指します。
多くの方は自覚症状がなく、逆流性食道炎の症状(胸やけ、酸っぱいものがこみ上げる感じ など)を伴う場合もありますが、健康診断や人間ドックの胃カメラで初めて指摘されるケースがほとんどです。
一見すると「少し粘膜が変わっているだけ」に思えますが、バレット食道は放置してよい病気ではありません。長期的に存在すると、その一部から**食道腺がん(バレット腺がん)**が発生する危険性が知られているためです。特に、バレット食道の範囲が長くなればなるほど、そのリスクは高くなると報告されています。
バレット食道から食道がんが発生する頻度は、全体として年間約0.1〜0.3%とされています
(Spechler SJ, Souza RF. N Engl J Med. 2014;371:836-45)。
今後、日本でも逆流性食道炎の増加に伴い、バレット食道およびバレット食道腺がんの患者さんが増えていくと考えられています。
ここでは、バレット食道の原因や症状、検査・治療・予防、胃カメラの受ける頻度まで、消化器病専門医・内視鏡専門医の立場から分かりやすく解説します。
2. バレット食道の原因
バレット食道の本質は、「胃酸や胆汁の逆流が長期間続くこと」にあります。
本来、胃と食道の境目にある下部食道括約筋がしっかり閉じていることで、胃の内容物は食道側に戻らない仕組みになっています。ところが、さまざまな要因でこの働きが弱くなると、胃酸や胆汁が食道に逆流しやすくなり、粘膜の傷みと修復を繰り返すうちに、バレット食道が形成されていきます。
2-1. バレット食道の原因となりやすい病気
次のような病気があると、胃酸の逆流が起こりやすく、バレット食道のリスクが高くなります。
- 胃食道逆流症(GERD)
- 逆流性食道炎
- 食道裂孔ヘルニア
2-2. バレット食道の主なリスク因子
病気だけでなく、体質や生活習慣も発症に関係します。
- 肥満・メタボ体型(お腹の脂肪で腹圧が高くなる)
- 50歳以上の年齢
- 男性
- 家族にバレット食道・食道腺がんの方がいる
- 飲酒・喫煙
- 出生体重が低かった方
- ピロリ菌除菌後(胃酸分泌が増えるケース)
- 早食い、暴飲暴食
- 脂っこいもの・香辛料の多い食事
- 不規則な生活リズム
- ストレスによる胃の運動低下
- 猫背や腰の曲がり
- 妊娠・便秘・重い荷物などによる腹圧上昇
- 胃の手術後
- 一部の高血圧薬(カルシウム拮抗薬)による下部食道括約筋のゆるみ
こうした要素が重なるほど、バレット食道になりやすくなります。
3. バレット食道の症状
バレット食道そのものは、ほとんどの場合で無症状です。
しかし、背景にある「胃酸や胆汁の逆流」によって食道に炎症が起こると、逆流性食道炎と同じような症状が出てきます。
代表的な症状は次のとおりです。
- 胸やけ
- 呑酸感(どんさんかん):酸っぱい液体が口まで上がってくる感じ
- 食べ物がつかえる感じ
- 食後のもたれ・げっぷ
- のどの違和感や痛み
- 空咳(からぜき)や慢性的な咳
症状の強さや続く期間には個人差があり、日によって波がある方も少なくありません。
4. バレット食道の検査
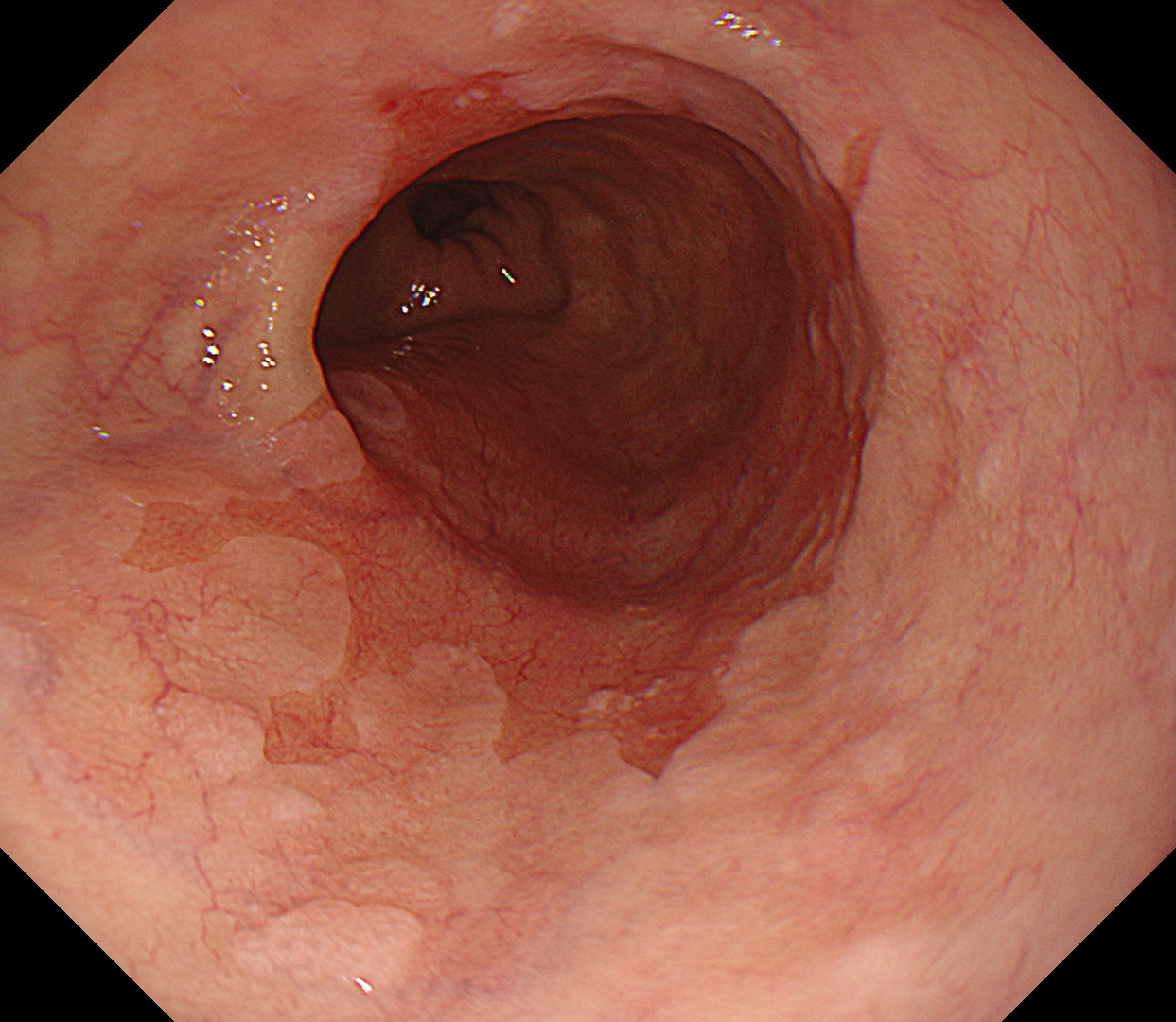
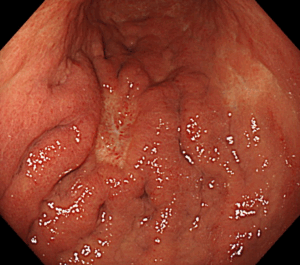
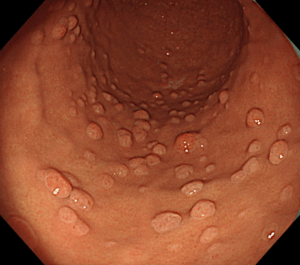
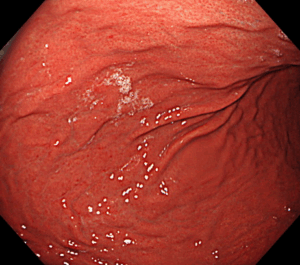
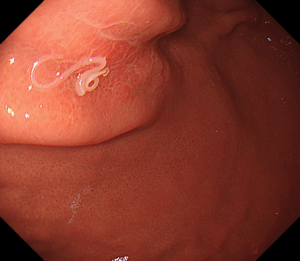
バレット食道の診断には**胃カメラ(上部消化管内視鏡検査)**が欠かせません。
胃カメラでは、食道の粘膜が本来の淡いピンク色の粘膜から、胃に似た赤みを帯びた粘膜に置き換わっていないかを、直接観察します。
実際の内視鏡画像では、
のように見えます。
5. バレット食道の診断
バレット食道が見つかった場合、どのくらいの長さで広がっているかが非常に重要です。
- 通常光観察に加え、NBI(狭帯域光観察) などの特殊光を用いて、食道と胃の境目を詳しく確認します。
- バレット食道の長さを正確に測定し、短いタイプなのか長いタイプなのかを評価します。
- さらに、バレット食道の中に「早期の食道がん」が隠れていないか、色むらや凹凸を注意深く観察します。
- 必要に応じて、拡大内視鏡で表面の微細な血管や模様をチェックし、病変の有無を判断します。
6. バレット食道の分類(SSBE/LSBE)
バレット食道は、胃カメラで確認した「長さ」によって、次の2つに大きく分けられます。
- SSBE(short segment Barrett’s esophagus)
最大長が 3cm 未満のもの - LSBE(long segment Barrett’s esophagus)
最大長が 3cm 以上あるもの
日本人では、ほとんどが SSBE(短いタイプ)であり、欧米に比べると長いバレット食道は少ないとされています。しかし、長さが2倍になると食道がんのリスクは約1.7倍になるという報告もあり
(Menke-Pluymers MB, et al. Cancer. 1993)、LSBE の方は特に慎重な経過観察が必要です。
7. 食道がんのリスク・がん化する確率
バレット食道があると、長期的には**食道腺がん(バレット食道腺がん)**を発症する可能性が高くなります。
リスクを高める要因
- 男性(男女比は約 4:1 で男性優位)
- 喫煙(吸わない人に比べて約2倍、喫煙量が多いほどリスク増大)
- LSBE(3cm以上の長いバレット食道)
バレット食道全体では、1年間にがんを発症するのは約0.1〜0.3%とされています
(Spechler SJ, Souza RF. N Engl J Med. 2014)。
一方で、LSBE の患者さんに限ると、年間約1.2%の割合でがんが見つかったという日本からの報告もあります
(Matsuhashi N, et al. J Gastroenterol Hepatol. 2017)。
8. バレット食道から発生したがん
バレット食道から発生するがんは、バレット食道腺がんと呼ばれます。
日本で一般的な食道がんは「扁平上皮がん」ですが、バレット食道腺がんは性質や発生部位が異なります。早期の段階では非常に分かりにくく、
- 毎年胃カメラを受けていたのに、見つかったときには進行がんだった
というケースも少なくありません。日本ではまだ頻度が高くないため、一般の病院では診断・治療経験が限られているのが現状です。
当院の院長は、がん専門病院で多数のバレット食道腺がん症例を経験し、ESD を含む内視鏡治療を数多く行ってきました。その経験をもとに、高精度な内視鏡診断と治療方針の提案を行います。
9. バレット食道の治療
残念ながら、一度バレット食道になってしまうと、元の正常な食道粘膜に完全に戻す治療法は現在のところありません。
そのため、治療の目的は次の2つになります。
- 逆流症状(胸やけなど)を改善すること
- 将来の食道がん発症リスクを少しでも下げること
9-1. 薬物療法
治療の中心は、「胃酸の逆流をおさえる薬」と「食道の動きを整える薬」です。
- プロトンポンプ阻害薬(PPI)
- カリウムイオン競合型アシッドブロッカー(P-CAB)
- 消化管運動改善薬
- 症状や体質に応じた漢方薬 など
服用方法や組み合わせは、年齢・基礎疾患・症状の強さによって調整します。
9-2. 内視鏡的治療・外科手術
バレット食道そのものを治す治療ではありませんが、がんが見つかった場合には、
- 早期がんなら ESD などの内視鏡治療
- 進行例では外科手術や放射線・抗がん剤治療
など、病期に応じた治療が必要になります。
10. バレット食道の予防
バレット食道は、「逆流を起こしやすい状態」が続くことで悪化しやすくなります。
日々の生活を少し工夫するだけでも、逆流や症状を軽くできることがあります。
10-1. 生活習慣で気をつけたいこと
<避けたほうがよいこと>
- きついベルトやガードルでお腹を締め付ける
- 深く前かがみになる姿勢(猫背)
- 強くいきむ動作や、腹圧のかかる激しい筋トレ
- 左側を下にして寝る
- 喫煙
<食事のポイント>
- 暴飲暴食をさけ、腹八分目を心がける
- 早食いをやめて、よく噛んでゆっくり食べる
- 夕食後すぐに横にならない
- 就寝3時間前までに食事を済ませる
10-2. おすすめの食べ物
消化に負担が少ないものを中心にすると、逆流のコントロールに役立ちます。
- ご飯・おかゆ・素うどん・食パン
- 具が少なめのスープ類
- 牛乳、ヨーグルト、豆腐、チーズ
- 脂身の少ない肉・白身魚・卵料理
- やわらかく煮た野菜(大根・にんじん など)
- りんご・バナナ・桃
- プリン・ゼリー など
10-3. 控えたい食べ物・飲み物
- 脂っこい料理(ラーメン、揚げ物、カレー、チャーハン など)
- 香辛料の強い料理(唐辛子・こしょうの効いた料理、チゲ鍋・四川料理など)
- チョコレートや生クリームたっぷりのスイーツ
- コーヒー、炭酸飲料、アルコール
- 強い酸味のある柑橘類(レモン、グレープフルーツ など)
こうした生活改善は、バレット食道の進行予防だけでなく、逆流性食道炎の症状軽減にもつながります。
11. 胃カメラの検査頻度について
どのくらいの間隔で胃カメラを受けたほうが良いかは、バレット食道の長さや症状、がんのリスクによって変わります。目安としては次のように考えられます。
- LSBE(長いバレット食道)の方
→ 原則として「年1回」の胃カメラが推奨されます。 - SSBE + 逆流性食道炎があり、薬で治療中の方
→ 「年1回程度」の定期検査がおすすめです。 - SSBE で自覚症状がない方
→ おおよそ「2〜3年に1回」の検査で十分とされています。
バレット食道腺がんは、症状が出た時にはすでに進行していることも少なくありません。
「症状がないから大丈夫」と自己判断せず、医師と相談の上、適切な間隔で定期的に胃カメラを受けることが大切です。
12. まとめ
- バレット食道は、多くの場合自覚症状がなく、胃カメラで偶然見つかる病気です。
- 長期間放置すると、食道腺がん(バレット食道腺がん)を発症するリスクが高くなることが明らかになっています。
- 胃酸逆流を抑える薬や生活習慣の見直しによって、症状のコントロールとリスクの軽減が期待できます。
- バレット食道がある方は、症状がなくても定期的な胃カメラによるチェックがとても重要です。
当院では、バレット食道や逆流性食道炎に対して、豊富な内視鏡経験にもとづいた診断・治療・生活指導を行っています。
「バレット食道と言われて不安」「検査の間隔が分からない」など、気になることがあれば、どうぞお気軽にご相談ください。
13. 参考文献
- Spechler SJ, Souza RF. Barrett’s esophagus. N Engl J Med. 2014;371(9):836–845.
- Menke-Pluymers MB, et al. Risk factors for the development of an adenocarcinoma in columnar-lined (Barrett) esophagus. Cancer. 1993;72(4):1155–1158.
- Matsuhashi N, et al. Surveillance of patients with long-segment Barrett’s esophagus: A multicenter prospective cohort study in Japan. J Gastroenterol Hepatol. 2017;32(2):409–414.

コメント